KLINISCHE DIËTETIEK
LEVER- EN PANCREAS AANDOENINGEN
1. De lever
Doelstelling:
• Belangrijkste functies van de lever kennen + indien functies wegvallen waarin voeding van belang is, hierop inspelen
door voedingsaanpassingen te maken
• Leververvetting: oorzaken kennen
• Patiëntdossier: op welke manier diagnose gesteld kan worden en kunnen interpreteren vanuit patiëntdossier
• Doelstelling dieetbehandeling kunnen formuleren en kunnen toepassen op maat van patiënt
• MAFLD/NAFLD: oorzaken en diagnosestelling begrijpen/interpreteren, doelstellingen dieetbehandeling formuleren
en dieetbehandeling kunnen toepassen
• Hepatitis andere oorzaak dan NAFLD: behandeling kunnen toepassen
• Levercirrose: gedecompenseerd leverlijden waar functieverlies optreed en complicaties voorkomen, afhankelijk van
welke (combinatie) van complicaties een behandeling kunnen opstellen
1.1. Overzicht
• Grootste inwendige orgaan (+/- 1,4 kg)
• Meer dan 200 functies bekend
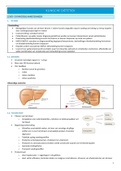
• Vier kwabben
o Rechter (veruit de grootste)
o Linker
o Lobus caudatus
o Lobus quadratus
Uitwendige anatomie
1.2. Functies lever
• Filteren van het bloed
o Verwijderen van rode bloedcellen, celresten en ziekteverwekkers uit
het bloed
• Regulering stofwisseling
o Gifstoffen onschadelijk maken: de lever zet onnuttige of giftige
stoffen om in voor het lichaam onschadelijk product of worden
afgevoerd
o Tijdelijke opslag voedingsstoffen
o Productie verteringsenzymen, cholesterol en vitamine D
o Productie en aanmaak plasma eiwitten welke osmotische waarde van het bloed bepalen
o Aanmaak stollingsfactor
o Transport voedingsstoffen
• Productie gal
o door hepatocyten → opgeslagen in de galblaas
o doel: vetten afbreken, bacteriën doden en maagzuur neutraliseren, afvoeren van afvalproducten van de lever
1
,1.3. Leverziekten
2 groepen:
• Leverfunctie is gecompenseerd (leververvetting, (niet – alcoholische)leverontsteking)
o Lever werkt nog
o NAFLD (non alcoholic fatty liver disease)
o MALFD (metabolic dysfunction associates fatty liver disease)
• Leverfunctie is gedecompendseerd (er is sprake van cirrose waardoor er verschillende complicaties optreden → zie
video slide 10 voor mogelijke complicaties)
o Functieverlies lever
o Levercirrose, functieverlies van lever
→ Dieetbehandeling wordt bepaald door: ERNST + AARD complicaties
1.4. Leververvetting (NAFLD)
NAFLD = niet – alcoholische leververvetting = nono – alcoholic fatty liver disease
MAFLD = Metabolic – dysfunction Associated Fatty Liver Disease
1.4.1. Verschillende stadia
De verschillende stadia zijn omkeerbaar behalve de laatste.
Leververvetting gaat uiteindelijk zorgen voor een lichte ontsteking ter hoogte van de lever met wel/niet fibrosevorming → wanneer
wel: vorm is niet meer mooi glad, maar er is al littekenweefsel aanwezig waardoor de functie van bepaalde delen van de lever niet
goed meer werkt. Als dit ver gevorderd is spreken we een levercirrose (lever verandert in 1 groot littekenweefsel) door een ernstige
ontstekingsvorm en uiteindelijk leverfalen. Hoe verder de stadia lopen, hoe groter de kans op leverkanker
1.4.2. Leversteatose: MAFLD/NAFLD
• MAFLD/NAFLD omvat twee ziektestadia:
o Leversteatose of leververvetting: vetcellen stapelen zich op in de lever, meestal nog banaal
o NASH (niet-alcoholische steatohepatitis): leververvetting met inflammatie (ontstekingscellen) in de lever
• Het tweede stadium kan leiden tot littekenweefsel (fibrose) in de lever en uiteindelijk tot een levercirrose. Levercirrose
is een belangrijke oorzaak van primaire leverkanker en levertransplantaties.
De puzzelstukjes staan voor de oorzaken van het veranderde metabolisme
van de lever.
De oorzaken zijn: ongezonde levensstijl (ongezonde voedingsgewoonte (te
veel vet, te veel geraffineerde VM, te weinig groenten en fruit, te veel
alcohol), te weinig beweging) omgevingsfactoren, immuunprocessen die niet
goed verlopen, inflammatie, disbiose van de darm.
De oorzaken leiden vaak tot een verhoogde BMI → obesitas = oorzaak van
metabole syndroom waarbij er insulineresistenie zijn, verhoogde glycemie,
… → complicaties ontstaan
Gut dysbiosis: er is een afname van goede bacteriën van de darm en een
stijging van de pathogene bacteriën. Dit zorgt voor ontstekingsprocessen.
Geassocieerde aandoeningen naast metabool syndroom: chronisch
nierlijden, slaapapneu, nierstenen, osteoporose
2
, 1.4.2.1. Oorzaken leversteatose (NAFLD)
• Verschillende risicofactoren
o Obesitas
o Diabetes en insulineresistentie
o Verhoogde cholesterol
o Verhoogd triglyceridengehalte.
o Verhoogde bloeddruk (arteriële hypertensie)
o Een sedentaire levensstijl
o Inname van een te hoge hoeveelheid vet
o Metabool syndroom (= verzameling van klachten die hierboven vermeld zijn, aangezien de prevalenties van
obesitas, diabetes en metabool syndroom toenemen, lopen almaar meer mensen het risico op leververvetting
(leversteatose) en, in een vergevorderd stadium, op NASH (leverontsteking) en uiteindelijk levercirrose.)
o Ontstaat in zeldzame gevallen ook genetische afwijkingen. De ziekte kan zelfs bij kinderen voorkomen.
1.4.2.2. Diagnose NAFLD
• Afwijkende leverwaarden + geen duidelijk aanwijsbare redenen voor andere leverziektes, kunnen wijzen op niet
alcoholische leververvetting (NAFLD).
• Soms per toeval ontdekt dat de lever vergroot/vervet is (bv. na echografie van de buik)
• NAFLD wordt vaak gediagnosticeerd na een combinatie van factoren:
o de aanwezigheid van risicofactoren,
o gestoorde levertesten
o een echografie die leververvetting aantoont.
• Eerst een aantal andere chronische leverziekten die leververvetting veroorzaken uitsluiten (voor diagnose NAFLD):
o Overmatig alcoholgebruik
o Chronisch dragerschap van een hepatitis B en C
o De ziekte van Wilson (genetisch zeldzame leverziekte waarbij er een teveel aan koper wordt opgestapeld)
o Chronisch gebruik van een aantal geneesmiddelen (vooral corticoïden (bij ontstekingsprocessen), tamoxifen
(bepaalde kanker), amiodaron (hartritmestoornis), methotrexaat (reumatoïde artritis en ontstekingsremmend
werkt), diltiazem (hart- en vaatziekten))
• Bloedonderzoek
o Leverfunctie onderzoeken door onder meer de gehaltes van leverenzymen in het bloed te bepalen. De meeste
patiënten die lijden aan NAFLD hebben:
- een verhoogd aspartaat transaminase (AST)
- een verhoogd alanine transaminase (ALT)
- een AST/ALT-ratio < 1
- een verhoogd gamma glutamyltransferase (GGT)
o Maar er zijn ook een aantal patiënten, zowel met leversteatose (leververvetting) als met NASH
(leverontsteking), die normale aminotransferasen vertonen. Op basis van de waarden van de enzymen kan je
dus niet zomaar de diagnose van NAFLD stellen, laat staan een onderscheid maken tussen leversteatose en
NASH.
• Beeldvorming
o Leversteatose kan vastgesteld worden met echografie zodra 30 % van de lever is ingenomen door vet
o MRI heeft een goede specificiteit en sensitiviteit voor de detectie van steatose (weinig gebruikt hoge prijs)
o CT-scan (grote nadeel is de blootstelling aan radioactieve straling)
o Fibroscan: een echo-onderzoek dat gebruikmaakt van drukgolven. Het is eenvoudig uit te voeren. Het
onderzoek is minder goed uit te voeren bij patiënten met overgewicht en patiënten met veel vocht in de buik
(ascites).
3
, • Diagnose: leverbiopsie
o = gouden standaard om NASH te onderscheiden van louter leversteatose. Dit is wel een invasief onderzoek
waar enkele risico’s aan verbonden zijn.
o Door de hoge en almaar toenemende prevalentie van NAFLD is het niet realistisch om bij elke NAFLD-patiënt
een leverbiopsie uit te voeren om dat onderscheid te maken. Te veel patiënten zouden zo onnodig een
leverbiopsie moeten ondergaan. De biopsie wordt dan ook alleen uitgevoerd bij patiënten met een hoog risico
op NASH of vergevorderde fibrose.
• Niet – invasieve biochemische merkers:
o Er zijn verschillende scoringssystemen ontwikkeld om met enkele klinische en biochemische waarden de graad
van fibrose in te schatten.
o Momenteel is de meest gevoelige test de zogenaamde ‘NAFLD fibrosis score’. Dit is een online tool
(nafldscore.com) waarbij u volgende variabelen moet inbrengen:
- Leeftijd
- BMI
- aan- of afwezigheid van diabetes
- AST
- ALT
- bloedplaatjes
- albuminegehalte.
o Aan de hand van het resultaat en op basis van de leeftijd wordt de patiënt onderverdeeld in drie risicogroepen
1.4.2.3. Leversteatose algemeen
• 70% van de patiënten met niet-alcoholische leververvetting bevindt zich in het stadium van de leversteatose
• Leversteatose = de opstapeling van vet in de levercellen.
• Beginstadium:
o heel weinig of zelfs geen symptomen
o Soms algemene symptomen
- Vermoeidheid
- last rechtsboven in de buik (rechter bovenkwadrant)
- gevoel van een opgezette buik.
o Tijdens een klinisch onderzoek wordt soms een vergrote lever (hepatomegalie) vastgesteld.
• Omkeerbaar : de vetopstapeling kan verdwijnen als de oorzaak wordt weggenomen.
• Patiënten met louter leversteatose hebben een laag risico om te overlijden aan een leverziekte. De aandoening wordt
dan ook goedaardig genoemd.
1.4.2.4. Doelstelling dieetadvies
Gezien NAFLD en NASH omkeerbaar zijn, is het doel van het dieet, het leverweefsel te herstellen en complicaties op lange
termijn tegen gaan
De specifieke dieet-behandeldoelen bij leversteatose zijn:
• verminderen van leversteatose, ontsteking en fibrose;
• verbeteren van het serumtransaminasegehalte;
• verminderen van insulineresistentie.
1.4.2.5. Dietbehandeling bij leversteatose (NADLS en NASH)
• Energiebeperkt dieet: door een gewichtsverlies van 7 tot 10 procent zal zowel de steatose als de inflammatie afnemen
• Advies verdeling macronutriënten bij energiebeperking
o 40 – 45 en% koolhydraten
o 15 – 20 en% eiwit
o 35 – 45 en% vet
o Eventueel kunnen ketogene diëten of proteïnediëten gehanteerd worden om gewichtsverlies te bekomen
4