Resume
Stationsproef: volledige samenvatting van mogelijke examenvragen
- Cours
- Stationsproef
- Établissement
- Katholieke Universiteit Leuven (KU Leuven)
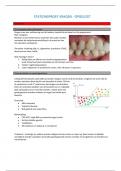
Uitgewerkt met uitleg en notities. 125 pagina's pure pret. Sike! Alle geluk wel een goede voorbereiding op het examen. Hierin wordt de focus op de belangrijkste topics in de tandheelkunde duidelijk gemaakt. Veel succes ermee!
[Montrer plus]